Epilepsie is een verzamelnaam voor ziekten die met elkaar gemeen hebben dat de patiënt geregeld een epilepsieaanval krijgt. Bij zo’n aanval is er een verstoorde elektrische activiteit in de hersenen, hetzij in een beperkte zone, hetzij in de volledige hersenen. Er zijn verschillende soorten aanvallen, maar ze stoppen vaak vanzelf na 1 tot 2 minuten.
Een epilepsieaanval is beangstigend, maar op zich niet schadelijk. Het gevaar schuilt vooral in de omstandigheden: je zult maar je bewustzijn verliezen als je bovenop een ladder staat. Een uitzondering is een status epilepticus. Dat is een aanval die urenlang kan duren en soms blijvende sporen nalaat in de hersenen. Een dergelijke aanval, die uitzonderlijk zelfs fataal is, moet zo snel mogelijk met medicatie worden gestopt en is dan ook een spoedgeval.
Nogal wat mensen hebben maar één keer een epileptische aanval. Pas vanaf de tweede aanval is de kans op herhaling groot en wordt er van epilepsie gesproken. ‘Naar oorzaak zijn er twee grote groepen’, zegt UZA-neurologe dr. Katrien Smets. ‘Om te beginnen is er verworven epilepsie, die wordt veroorzaakt door een letsel. Dat letsel kan het gevolg zijn van bijvoorbeeld een hersenbloeding, een operatie, een ongeval, een tumor of een infectie. Daarnaast is er idiopathische epilepsie, dat zijn aangeboren vormen waarvan de oorzaak meestal genetisch is.’
Zoeken naar de juiste medicatie
De behandeling bestaat bijna altijd uit medicatie. De meest effectieve geneesmiddelen zijn al jarenlang carbamazepine en valproïnezuur, waarmee respectievelijk partiële en gegeneraliseerde aanvallen (zie kaderstuk) worden onderdrukt. Zes op tien patiënten wordt met medicatie volledig aanvalsvrij. Dat betekent wel dagelijks medicijnen slikken. Niet evident als je weet dat er wel eens neveneffecten opduiken, zoals een belangrijke gewichtstoename, slaperigheid, depressie, haaruitval of prikkelbaarheid.
‘Het is soms lang zoeken naar een medicijn of een combinatie van medicijnen die de patiënt goed verdraagt’, zegt UZA-neuroloog prof. dr. Peter De Jonghe. ‘Zelfs milde neveneffecten zijn een probleem omdat de patiënt de medicatie jaren, soms zelfs levenslang moet nemen. De geneesmiddelen moeten ook te combineren zijn met eventuele andere medicatie.’ Gelukkig zijn er de afgelopen jaren veel geneesmiddelen bijgekomen, waardoor er voor de meesten een geschikt medicijn te vinden is.
Stukje hersenweefsel wegnemen
‘Als patiënten twee jaar aanvalsvrij zijn, proberen we soms de medicatie af te bouwen en uiteindelijk stop te zetten, zeker als de medische beeldvorming en het EEG (elektro-encefalogram) normaal zijn. Maar je moet elk dossier apart bekijken en telkens inschatten hoe groot het herhalingsrisico is. Gemiddeld is er na twee jaar zonder aanval een kans van 60 tot 70% dat de patiënt zonder medicatie aanvalsvrij blijft. Maar als iemand niet wil stoppen, respecteren we dat uiteraard ook’, zegt Smets. Soms houdt de behandeling ook een aanpassing van levensstijl in: eten en slapen op regelmatige tijdstippen en alcohol en stress beperken vermindert het risico op een nieuwe aanval.
Met de huidige medicatie is er nog altijd een groep van zo’n 20% die niet volledig aanvalsvrij raakt en nog eens 20% bij wie de ziekte heel moeilijk te controleren is. De Jonghe: ‘Een aantal van die patiënten kun je helpen met chirurgie. Afhankelijk van de aandoening gebeurt dat door een stukje hersenweefsel weg te nemen of een elektrode rond een welbepaalde hersenzenuw te plaatsen. Er zijn maar twee centra in Vlaanderen die die operaties doen.’
Aanval gehad? Rijbewijs kwijt
Leven met epilepsie is vaak niet gemakkelijk. Zeker als de aanvallen niet onder controle zijn, heeft dat verregaande maatschappelijke gevolgen. ‘Vooral de dreiging van een mogelijke aanval is zwaar om dragen’, zegt De Jonghe. ‘Want wat als je een aanval krijgt op het werk? Of als je aan het fietsen bent? Ook milde verschijnselen kunnen heel storend zijn. Beeld je maar in dat je in een winkel werkt en dat je opeens afwezig voor je uit begint te staren en dwangmatig aan je kraag begint te prutsen. Zoiets komt heel vreemd over.’
De ziekte heeft ook praktische consequenties. Patiënten mogen bijvoorbeeld maar autorijden als ze een medisch attest kunnen voorleggen waaruit blijkt dat ze helemaal aanvalsvrij zijn. Dat kan een reden zijn om de medicatie niet af te bouwen. Want een nieuwe aanval betekent weer minstens drie maanden geen attest. Een beroep als chauffeur is sowieso verboden.
Een zwangerschap is zeker niet uitgesloten, al moet ook dat patiënt per patiënt heel zorgvuldig worden bekeken. Andere dingen zijn een kwestie van gezond verstand. Smets: ‘Bijvoorbeeld niet alleen gaan zwemmen, een helm dragen op de fiets... Risicosporten als duiken en rotsklimmen zijn eerder af te raden.’
Hoewel epilepsie een zwaar verdict blijft, is er medisch gezien al een lange weg afgelegd. Onderzoek, betere medicatie en chirurgie maken de ziekte beter controleerbaar. ‘Epilepsie is beter op te sporen en te behandelen, waardoor vandaag meer patiënten aanvalsvrij zijn’, besluit Smets.
Vlaamse Liga tegen Epilepsie vzw, T 02 345 99 07, www.epilepsieliga.be
Hersenen in beeld
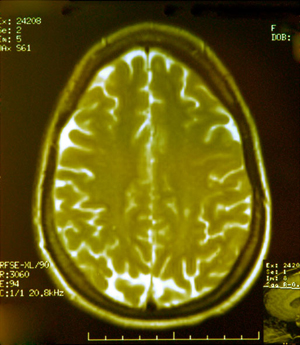 Bij behoorlijk wat epilepsiepatiënten worden de aanvallen veroorzaakt door een letsel in de hersenen. Het opsporen van zo’n letsel gebeurt vandaag met behulp van computertomografie (CT) of magnetische resonantie beeldvorming (MRI, beter gekend als NMR). Omdat MRI een veel hogere contrastgevoeligheid heeft dan CT, is MRI meestal het voorkeursonderzoek. Het wordt toegepast om vaatafwijkingen, tumoren, herseninfarcten, infecties en mesiale temporale sclerose, een afwijking ter hoogte van de temporaalkwab, te detecteren.
Bij behoorlijk wat epilepsiepatiënten worden de aanvallen veroorzaakt door een letsel in de hersenen. Het opsporen van zo’n letsel gebeurt vandaag met behulp van computertomografie (CT) of magnetische resonantie beeldvorming (MRI, beter gekend als NMR). Omdat MRI een veel hogere contrastgevoeligheid heeft dan CT, is MRI meestal het voorkeursonderzoek. Het wordt toegepast om vaatafwijkingen, tumoren, herseninfarcten, infecties en mesiale temporale sclerose, een afwijking ter hoogte van de temporaalkwab, te detecteren.
Bij epilepsiepatiënten die moeilijk of niet te behandelen zijn, toont MRI in 70% van de gevallen een afwijking. Bovendien geeft de techniek nauwkeurige informatie over de ligging van het letsel en de nabijheid van andere functionele hersengebieden, wat vooral bij chirurgie uiterst belangrijk is. Nadeel van het onderzoek is dat de patiënt twintig tot dertig minuten stil moet blijven liggen.
CT wordt voornamelijk gebruikt in de acute fase na een ongeval of operatie en bij patiënten ouder dan zestig met een eerste aanval, omdat in die groep vaker hersenbloedingen optreden. Ook mensen die niet in aanmerking komen voor MRI, krijgen een CT-scan.