Anderhalf jaar geleden voelde Miek (63) dat er iets mis was. Ze was regelmatig misselijk en kreeg erge jeuk aan haar benen. Vreemd genoeg was ook haar urine opeens donker, terwijl haar stoelgang net heel licht van kleur was. ‘Na een MRI in het UZA kreeg ik te horen dat ik aan pancreaskanker leed. Twee maanden ervoor was een familielid aan die ziekte overleden, hij was maar in de veertig. Ik ben de volgende, dacht ik.’
 Te laat ontdekt
Te laat ontdekt
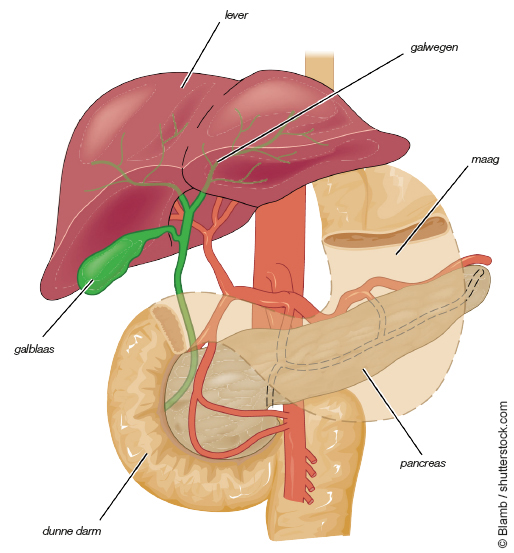
Jaarlijks krijgen zo’n 1.600 Belgen een van de verschillende vormen van pancreaskanker, gemiddeld op de leeftijd van 70 jaar. De pancreas of alvleesklier ligt bovenaan in de buik. Hij scheidt verteringssap af en produceert hormonen, waaronder insuline. Helaas wordt een pancreastumor meestal te laat ontdekt. ‘Veel hangt af van de plaats’, zegt UZA-chirurg dr. Geert Roeyen. ‘Een gezwel achteraan in de pancreas geeft pas laat klachten. Ligt de tumor daarentegen dicht bij het galkanaal, dan kan de gal niet meer afvloeien. Dan krijgt de patiënt geelzucht, al dan niet met jeuk. Soms is jeuk het eerste symptoom.’
De vooruitzichten hangen af van het type pancreaskanker en het stadium van de ziekte. Twee op drie patiënten lijden aan de meest agressieve vorm, het zogenaamde adenocarcinoom. ‘De kans op genezing is dan maar 5 %’, zegt prof. dr. Dirk Ysebaert, diensthoofd hepatobiliaire, transplantatie- en endocriene heelkunde. ‘Bij andere types pancreaskanker is de kans op genezing hoger, soms meer dan de helft. We hopen nu de overlevingspercentages te doen stijgen door voor of na de operatie chemo- en radiotherapie te geven. Op dat vlak is de laatste jaren nog vooruitgang geboekt. Met een voorbehandeling zouden ook iets meer patiënten in aanmerking komen voor chirurgie.’
Toch niet ongeneeslijk?
De exacte diagnose stellen is niet altijd eenvoudig, waardoor soms onterecht het verdict ongeneeslijk valt. ‘Daarom moet elke pancreaskanker secuur worden bekeken, zelfs bij uitzaaiingen’, onderstreept Ysebaert. ‘Zowat de helft van onze patiënten met een pancreastumor komt vanuit een ander ziekenhuis voor een tweede mening. We bekijken die dossiers met ons multidisciplinaire team en proberen binnen de twee weken een diagnose en behandelplan te geven’, zegt Roeyen. ‘Dikwijls zijn er extra onderzoeken nodig. Je moet de behandeling echt patiënt per patiënt bekijken. Zogenaamd ongeneeslijke patiënten kunnen we soms toch nog een kans geven. Als referentiecentrum voor pancreaskanker kunnen we ook meer, bijvoorbeeld een bloedvat vervangen dat tegen de tumor aanligt. Dat gebeurt lang niet overal.’
Omdat een pancreasoperatie meer kans op slagen heeft in een gespecialiseerd centrum, overweegt de overheid om de ingreep te centraliseren in een beperkt aantal referentiecentra. In Nederland en Duitsland is dat nu al het geval. Expertise leidt tot betere resultaten op lange termijn.
Chirurgie biedt de enige kans op genezing, maar is momenteel maar voor één op tien patiënten zinvol. Miek was bij de gelukkigen. Ze leed aan een vorm van pancreaskanker die te behandelen is en de ziekte bevond zich nog in een vroeg stadium. Nog geen week na de diagnose werd ze geopereerd. Haar lymfeklieren bleken niet aangetast.
Zwaar afzien na operatie
Tijdens de ingreep worden de pancreas en soms ook omliggende organen deels of volledig verwijderd. Ysebaert: ‘Een pancreasoperatie is zonder meer de zwaarste ingreep in de buik. We doen dan ook alles om de patiënt zo fit mogelijk aan de start te krijgen. Na de operatie is er een grote kans op infecties en ook de periode nadien is zwaar. De meeste patiënten ondergaan dan chemotherapie en velen kampen met problemen.’ Als de pancreas niet goed meer werkt of is weggenomen, ontwikkelt de patiënt diabetes. Anderen krijgen spijsverteringsproblemen, waardoor ze bij elke maaltijd medicatie moeten nemen. Zowat vier op tien patiënten ondervinden blijvende gevolgen. ‘Patiënten moeten veel doorstaan. Daarom voeren we de ingreep alleen uit als er een reële kans op genezing is’, merkt Roeyen op.
Ook Miek had het erg zwaar. ‘Een paar dagen na de operatie kreeg ik een bloeding, waardoor ik opnieuw naar intensieve zorg moest. Ik was vooral erg misselijk, weken aan een stuk. Voor het eerst in mijn leven was ik voor alles afhankelijk van anderen. Ik voelde me ellendig. Al vingen de artsen en verpleegkundigen me geweldig goed op.’ Terug thuis volgde nog een zware revalidatie. Eten bleef lang een probleem, waardoor Miek 13 kilo afviel. ‘Bij momenten dacht ik: dit komt nooit meer goed. Tien maanden heeft het geduurd voor ik er weer bovenop was.’ Ook Miek moet voor altijd medicatie nemen voor elke maaltijd. Dat was in het begin wennen, maar nu lukt het prima.
Veel tijd gaat naar de begeleiding en opvang van de patiënten, zegt Ysebaert: ‘Patiënten hebben enorm veel vragen, die we altijd eerlijk beantwoorden. De waarheid is vaak hard, maar zo hebben ze tenminste zekerheid.’ Bij Miek bleef de kanker weg, al wordt ze regelmatig opgevolgd. Ze beseft dat ze geluk heeft gehad. ‘Ik ben ontzettend blij dat ik het allemaal kan navertellen.’

